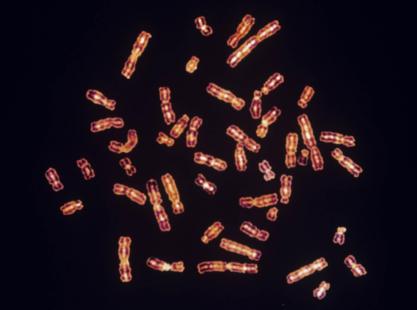
LE SYMPTÔME de Klinefelter concerne un nouveau-né masculin sur 600. La variabilité interindividuelle des phénotypes est majeure (symptômes cognitif, relationnels…). Le diagnostic repose sur le caryotype. Il est rarement fait en prénatal (amniocentèse, 20% des diagnostics) ou dans l’enfance (bilan de : cryptorchidie, micropénis, courbe de croissance supérieure à +3DS, macroskélie, retard à l’acquisition du langage, difficultés relationnelles). Il est le plus souvent réalisé à l’adolescence ou l’âge adulte devant un retard pubertaire, une gynécomastie, un hypogonadisme, une hypotrophie testiculaire, une ostéoporose ou une infertilité sévère.
La formule chromosomique est dans 80 % des cas, homogène : 47XXY. L’X surnuméraire provient d’anomalies de migration méiotique des chromosomes sexuels (chez le père ou la mère). Dans 20% des cas, la formule en mosaïque (47XXY, 46XY) résulte d’un accident mitotique post-zygotique. La proportion de cellules 47XXY dans les tissus de l’organisme varie selon la cellule 47XXY initiale, sa destinée embryologique et son pouvoir de prolifération.
Faire le diagnostic dans l’enfance favorise la sociabilité. À l’adolescence puis l’âge adulte, sont à surveiller et/ou traiter l’hypogonadisme hypergonadotrophique (androgénothérapie selon la clinique et l’hypo-testotéronémie) et les risques spécifiques vasculaires (liés au syndrome métabolique), d’ostéoporose et d’infertilité. « Le syndrome de Klinefelter est la cause génétique la plus fréquente d’infertilité masculine (3 % des hommes infertiles, 10 % de ceux ayant une azoospermie). Si les signes en rapport avec cette infertilité à savoir des testicules de petit volume, des gonadotrophines élevées et une azoospermie, s’observent chez plus de 95 % des patients… une fraction importante d’entre eux ne sont jamais diagnostiqués » rappelle le
Pr Jean-Pierre Siffroi, Hôpital Trousseau, Paris.
Les spermatozoïdes sont fécondants.
« Aujourd’hui, les patients Klinefelter ne peuvent plus être considérés comme infertiles comme c’était le cas il y a peu, estime le Pr Celia Ravel, CHU de Rennes. Plus le diagnostic et la prise en charge sont précoces, plus il y a de chance de recueillir des spermatozoïdes dans l’éjaculat ou par biopsie testiculaire en vue d’une FIV ou d’une conservation. Ces spermatozoïdes sont fécondants. On obtient des embryons qui se développent. Il y a dans la littérature 117 enfants rapportés de pères SK. Ils sont tous normaux. Le conseil génétique peut être rassurant. »
« La petite taille des testicules (même 1 cm) n’est pas un obstacle à la biopsie. Selon les études, 30 à 50 % des biopsies permettent de recueillir des spermatozoïdes. Le taux de succès est plus important à 20 ans qu’à 30-35 ans » explique le Pr Nicolas Thiounn, HEGP, Paris.
La fertilité n’est pas la priorité à 20 ans. Quand, comment et avec quelles précautions préserver cette fertilité pour anticiper une situation d’infertilité ? Les débats portent sur l’âge, la dimension psychologique, la nécessité ou non d’interrompre auparavant une androgénothérapie.

Pharmaco pratique
Accompagner la patiente souffrant d’endométriose
3 questions à…
Françoise Amouroux
Cas de comptoir
Les allergies aux pollens
Pharmaco pratique
Les traitements de la sclérose en plaques